מדריך בלוטת התריס
בלוטת התריס היא בלוטה המפרישה הורמונים הנמצאת בחלק הקדמי-תחתון של הצוואר. הבלוטה נמצאת מתחת לגורגרת לאורך החלק הקדמי של קנה הנשימה. בבלוטה יש שתי אונות, המחוברות באמצעות גשר (איסטמוס) באמצע. כאשר בלוטת התריס בגודלה התקין, לא ניתן להרגיש אותה.
צבע הבלוטה הוא חום-אדום שכן היא עשירה בכלי דם ודרכה עוברים עצבים החשובים לאיכות הקול. הבלוטה מפרישה מספר הורמונים, הנקראים יחד הורמוני בלוטת התריס וההורמון העיקרי הוא תירוקסין, הנקרא גם T4.
הורמוני הבלוטה פועלים בכל הגוף ומשפיעים על חילוף החומרים, גדילה והתפתחות ועל טמפרטורת הגוף. בגיל הינקות והילדות, רמות מספקות של הורמון בלוטת התריס הן חיוניות להתפתחות המוח.
במאמר זה תוכלו לקרוא על:
- אילו מצבים רפואיים קשורים לבלוטת התריס?
- בלוטת התריס מוגדלת בלי תסמינים – האם זה מצב מסוכן?
- בלוטת התריס נפוחה אצל ילדים ומתבגרים – מתי לגשת לבדיקה?
- אילו בדיקות קיימות לאבחון מצבים הקשורים בבלוטת התריס?
- אילו טיפולים קיימים להפרעות בבלוטת התריס?
- מהי תת פעילות בלוטת התריס?
- מהו יתר פעילות בלוטת התריס?
- מהו סרטן בלוטת התריס?
- ההתאוששות לאחר ניתוח או טיפול בלוטת התריס
צפו בסרטון: פרופ' אילנה בלום מסבירה על בלוטת התריס
מתוך פרוייקט בקו הבריאות בהנחיית פרופ' קרסו ומירי נבו
אילו מצבים רפואיים קשורים לבלוטת התריס?
- זפק (גויטר) – מונח כללי המתאר בלוטת תריס מוגדלת. זפקים יכולים להיות לא מזיקים, או שהם יכולים לייצג מחסור ביוד או מצב הקשור לדלקת בבלוטת התריס מסוג האשימוטו או מחלת גרייבס.
- תירואידיטיס – דלקת בבלוטת התריס, הנגרמת בדרך כלל מזיהום נגיפי או מחלה אוטואימונית. לפעמים ניתן יהיה להרגיש כאב בבלוטה, אך יש אפשרות שלא יופיעו תסמינים כלל.
- יתר פעילות בלוטות התריס – ייצור יתר של הורמון הבלוטה. יתר פעילות של בלוטת התריס נגרם לרוב על ידי מחלת גרייבס או מבלוטת תריס שפועלת ביתר באופן עצמאי.
- תת פעילות הבלוטה – ייצור נמוך של הורמון הבלוטה. נזק לבלוטה הנגרם כתוצאה ממחלה אוטואימונית הוא הגורם השכיח ביותר לתת פעילות של בלוטת התריס.
- מחלת גרייבס – מצב אוטואימוני בו גירוי יתר של הבלוטה גורם ליתר פעילות שלה.
- סרטן בלוטת התריס – צורה לא שכיחה של סרטן הניתנת לריפוי ברוב המקרים. הטיפולים כוללים לרוב ניתוחים, יוד רדיואקטיבי והורמונים.
- קשרית בבלוטת התריס – מסה או גוש בבלוטה. קשריות בבלוטה שכיחות ביותר ורק מיעוטן הוא סרטני. קשריות עלולות להפריש עודפי הורמונים, לגרום ליתר פעילות של הבלוטה או לא לגרום לתסמינים כלל.
- משבר תירוטוקסי (thyroid storm) – צורה נדירה של יתר פעילות בלוטת התריס שבה רמות גבוהות במיוחד של הורמון הבלוטה גורמות לתחלואה קשה.
בלוטת התריס מוגדלת בלי תסמינים – האם זה מצב מסוכן?
נפיחות של בלוטת התריס ללא תסמינים פירושה נפיחות ללא כאבים או תסמינים ברורים אחרים. בלוטת התריס נפוחה ללא שהמטופל מרגיש קושי בבליעה או השפעה על הדיבור והקול לעיתים מאובחנת במקרה. הבלוטה המוגדלת לעיתים מתגלה במהלך בדיקה שגרתית אצל הרופא לצורך אבחון מצב רפואי אחר.
בהחלט יתכן שהבלוטה המוגדלת תאובחן כשפירה, לא מסוכנת או לכל הפחות לא מחייבת טיפול מיידי. עם זאת יש לציין כי רצוי לערוך בירור רפואי שמטרתו לשלול מחלות רקע כמו תת פעילות של הבלוטה, פעילות יתר של הבלוטה או קשריות (גושים) בבלוטה.
"העובדה שאין תסמינים אין בהכרח פירושה שהמצב הרפואי תקין. חשוב לבדוק האם הבלוטה מייצרת כמות נורמלית של הורמונים. באם נמצאו גושים (קשריות), חשוב לערוך בדיקה נוספת כגון אולטרסאונד, לצורך התרשמות מהגודל או מאפיינים מיוחדים. לרוב אין מדובר בגידול סרטני, אך רצוי להיבדק!"
בלוטת התריס נפוחה אצל ילדים ומתבגרים – מתי לגשת לבדיקה?
נפיחות של בלוטת התריס בגיל הילדות או בגיל ההתבגרות אינה עניין של מה בכך. בגילאים אלה, אצל הילדים ובני הנוער שינויים במבנה הבלוטה או בגודלה עלולים להעיד על מחלות אוטואימוניות, על חוסר ביוד או גידול שפיר ולעיתים נדירות אפילו ממאיר. גם אם המטופל איננו מראה תסמינים נוספים, חשוב לאבחן את מקור הנפיחות. סימנים שבגינם כדאי לפנות לבדיקה רפואית:
- נפיחות שנמשכת מעבר לשבועיים – בעיקר אם הנפיחות איננה יורדת או באם היא מחמירה.
- שינויים שמעידים על לחץ של הבלוטה – יכולים לבוא לידי ביטוי בקול, כאבים בבליעה, קשיי נשימה.
- ירידה במשקל (ללא דיאטה), עייפות או שינויים במצב הרוח – יתכן והסיבה היא תפקוד הורמונלי לקוי של בלוטת התריס.
אילו בדיקות קיימות לאבחון מצבים הקשורים בבלוטת התריס?
- הורמון מגרה בלוטת התריס TSH – המופרש על ידי ההיפופיזה (בלוטת יותרת המוח). TSH מווסת את שחרור הורמון הבלוטה. בדיקת דם עם TSH גבוה מצביעה על תת פעילות של הבלוטה, ו-TSH נמוך מרמז על יתר פעילות של הבלוטה. פעמים רבות זוהי בדיקת המעבדה הראשונה שמבצעים כדי לאבחן מצבים שונים הקשורים בבלוטת התריס.
- נוגדנים נגד TPO – במחלה אוטואימונית של בלוטת התריס (האשימוטו), נוגדנים עצמיים תוקפים בטעות את האנזים תירופראוקסידאז של הבלוטה, המשמש את הבלוטה לייצור הורמוני התריס וכך גורמים להרס של הבלוטה ולתת פעילות. בדיקה זו מאפשרת לזהות ולכמת הימצאות של נוגדנים אלו בדם.
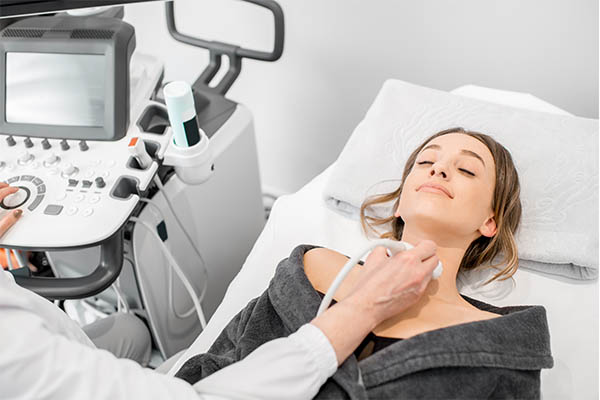
- אולטרסאונד (סונר) בלוטת התריס – בבדיקה זו מתמר אולטרסאונד מונח על הצוואר ובאמצעות גלי קול ניתן לקבל הדמיה של הבלוטה ולזהות אזורים חריגים וקשריות.
- מיפוי בלוטת התריס – כמות קטנה של יוד רדיואקטיבי ניתנת כדי לקבל תמונות של הבלוטה שכן יוד רדיואקטיבי נקלט ומתרכז בתוך הבלוטה. מיפוי מאפשר לזהות אזורים פעילים או ״כבויים״ בבלוטה.
- ביופסיה של בלוטת התריס – כמות קטנה של רקמת הבלוטה מוסרת, בדרך כלל כדי לחפש סרטן בלוטת התריס.
- T3 ו-T4 (תירוקסין) – הצורות העיקריות של הורמון בלוטת התריס, נבדקות בבדיקת דם.
- תירוגלובולין – חומר המופרש על ידי בלוטת התריס שיכול לשמש כסמן לסרטן בלוטת תריס. רמתו נמדדת לעתים קרובות במהלך המעקב אחר חולים עם סרטן בלוטת התריס כאשר רמות גבוהות שלו לאחר טיפולים עשויות להעיד על הישנות הסרטן.
- בדיקות הדמיה אחרות – אם סרטן בלוטת התריס התפשט (גרורות), בדיקות כמו CT, MRI או PET-CT יכולות לעזור בזיהוי מידת ההתפשטות.
אילו טיפולים קיימים להפרעות בבלוטת התריס?
- ניתוח כריתת בלוטת התריס (תירואידקטומי) – בו מסירים את כל הבלוטה או את חלקה. כריתת הבלוטה מבוצעת לעיתים במקרים של סרטן בלוטת התריס, זפק, או יתר פעילות של הבלוטה.
- תרופות אנטי תירואידליות – תרופות אלו יכולות להאט את ייצור היתר של הורמון התריס במקרים של יתר פעילות. שתי תרופות נפוצות נגד בלוטת התריס הן מתמיזול ופרופילתיורציל (PTU).
- יוד רדיואקטיבי – יוד רדיואקטיבי שניתן להשתמש בו במינונים נמוכים למיפוי בלוטת התריס או במינונים גבוהים להרס של הבלוטה במקרים של סרטן או של יתר פעילות של הבלוטה.
- קרינה חיצונית – קרינה מכוונת לבלוטה, הניתנת לאורך כמה טיפולים. הקרינה (בעלת אנרגיה גבוהה) עוזרות להרוג תאי סרטן בלוטת התריס.
- הורמוני בלוטת תריס תחליפיים – טיפול יומי המחליף את הורמון בלוטת התריס שאינו מיוצר עקב תת פעילות או עקב כריתת הבלוטה. דוגמאות כוללות אלטרוקסין ויוטירוקס.
- TSH אנושי רקומביננטי – הזרקת חומר זה הממריץ את בלוטת התריס יכול לגרום לסרטן בלוטת התריס להופיע בצורה ברורה יותר בבדיקות הדמיה.

מהי תת פעילות בלוטת התריס?
תת פעילות בלוטת התריס (היפותירואידיזם) היא מצב בו הבלוטה אינה מייצרת מספיק הורמוני תריס. תת פעילות הבלוטה עשויה לא לגרום לתסמינים ניכרים בשלבים הראשונים, אך לאורך זמן תת פעילות בלוטת התריס שאינה מטופלת עלולה לגרום למספר בעיות בריאותיות, כמו השמנת יתר, כאבי מפרקים, אי פריון ומחלות לב.
מהם התסמינים של תת פעילות של הבלוטה?
הסימנים והתסמינים של תת פעילות בלוטת התריס משתנים כתלות בחומרת המחסור בהורמוני התריס. הבעיות נוטות להתפתח לאט, לרוב לאורך מספר שנים.
בהתחלה, המטופל עשוי בקושי להבחין בתסמינים של תת פעילות הבלוטה, כגון עייפות ועלייה במשקל או שהוא פשוט יכול לייחס אותם להזדקנות. עם זאת, כאשר חילוף החומרים ממשיך להאט, המטופל עלול לפתח בעיות ברורות יותר.
תסמיני תת פעילות בלוטת התריס עשויים לכלול:
- עייפות
- רגישות מוגברת לקור
- עצירות
- עור יבש
- עלייה במשקל
- נפיחות בפנים
- צרידות
- חולשת שרירים
- רמת כולסטרול גבוהה בדם
- כאבי שרירים, רגישות ונוקשות
- כאב, נוקשות או נפיחות במפרקים
- דימום ווסתי כבד מהרגיל או לא סדיר
- שיער דליל
- דופק איטי
- דיכאון
- פגיעה בזיכרון
- גויטר (זפק)
מה גורם לתת פעילות בלוטת התריס?
לתת פעילות בלוטת התריס יכולים להיות מספר גורמים, כולל:
- מחלת האשימוטו – הגורם השכיח ביותר לתת פעילות בלוטת התריס הוא הפרעה אוטואימונית המכונה מחלת האשימוטו. הפרעות אוטואימוניות מתרחשות כאשר המערכת החיסונית מייצרת נוגדנים שתוקפים רקמות שונות בגוף.
- תגובת יתר לטיפול נגד בלוטת התריס – אנשים עם יתר פעילות בבלוטה (היפרתירואידיזם) מטופלים לעיתים קרובות ביוד רדיואקטיבי או בתרופות נגד בלוטת התריס (טיפול אנטי תירואידלי) כאשר מטרת הטיפולים הללו היא להחזיר את תפקוד הבלוטה למצב תקין. לעיתים, טיפול זה נגד בלוטת התריס יכול בסופו של דבר להוריד את ייצור הורמון הבלוטה לרמה כזאת שתגרום לתת פעילות של הבלוטה.
- ניתוח בבלוטת התריס – כריתת הבלוטה (כולה או חלקה הגדול) יכולה להפחית או לעצור את ייצור ההורמונים. במקרה כזה, יהיה על המטופל לקחת הורמון בלוטת התריס תחליפי לכל החיים.
- הקרנות – קרינה המשמשת לטיפול בסרטן הראש והצוואר עלולה להשפיע על בלוטת התריס ועלולה להוביל לתת פעילות של הבלוטה.
- תרופות – מספר תרופות יכולות לתרום לתת פעילות של הבלוטה. דוגמא לתרופה כזו היא ליתיום, המשמשת לטיפול בהפרעות פסיכיאטריות מסוימות.
- מום מולד – תינוקות הנולדים ללא בלוטת תריס או עם בלוטת תריס לא מתפקדת.
- הפרעות בבלוטת יותרת המוח (היפופיזה) – גורם נדיר יחסית לתת פעילות של הבלוטה שנגרם עקב מחסור בהורמון מגרה בלוטת התריס (TSH).
- הריון – יש נשים שמפתחות תת פעילות בלוטת התריס במהלך ההיריון או אחריו, לעיתים קרובות משום שהן מייצרות נוגדנים נגד הבלוטה שלהן. ללא טיפול, תת פעילות של הבלוטה מגבירה את הסיכון להפלה, לידה מוקדמת ורעלת הריון ויכול גם להשפיע קשות על העובר המתפתח.
- מחסור ביוד – לא קיים כסיבה לתת פעילות בישראל.
מהו הטיפול לתת פעילות של הבלוטה?
הטיפול הסטנדרטי בתת פעילות בלוטת התריס כולל שימוש יומיומי בהורמון בלוטת התריס הסינתטי לבותירוקסין (אלטרוקסין, יוטירוקס). תרופה זו מביאה לרמות תקינות של הורמוני תריס והופכת את התסמינים של תת פעילות. את התרופה רצוי לקחת מדי בוקר, על קיבה ריקה.

מהו יתר פעילות בלוטת התריס?
יתר פעילות בלוטת התריס (היפרתירואידיזם) מתרחש כאשר הבלוטה מייצרת את הורמון התריס ביתר.
התסמינים של מצב זה עשויים לכלול:
- ירידה לא מכוונת במשקל, גם כאשר התיאבון וצריכת המזון נשארים זהים או גוברים
- דופק מהיר (טכיקרדיה) – בדרך כלל יותר מ-100 פעימות בדקה
- פעימות לב לא סדירות (הפרעות קצב)
- תיאבון מוגבר
- עצבנות וחרדה
- רעד – לרוב בידיים ובאצבעות
- הזעה
- שינויים בדפוסי מחזור הווסת
- רגישות מוגברת לחום
- שינויים בדפוסי פעילות המעי, ובמיוחד יציאות תכופות יותר
- גויטר (זפק)
- עייפות, חולשת שרירים
- קושי בשינה
- שיער עדין ושביר
מה גורם ליתר פעילות של הבלוטה?
ליתר פעילות בלוטת התריס יכולים להיות מספר גורמים, כולל:
- מחלת גרייבס – מחלת גרייבס היא הפרעה אוטואימונית שבה נוגדנים המיוצרים על ידי מערכת החיסון מגרים את בלוטת התריס לייצר יותר מדי הורמון T4 וזהו הגורם השכיח ביותר ליתר פעילות הבלוטה.
- תפקודי יתר של בלוטת התריס (אדנומה רעילה, זפק רב-קשרי רעיל או מחלת פלאמר) – צורה זו של בלוטת התריס מתרחשת כאשר אדנומה (גידול שפיר) אחת או יותר בבלוטה מייצרות יותר מדי הורמון T4.
- תירואידיטיס – דלקת בלוטת התריס. הדלקת יכולה להתפתח בעקבות היריון, בגלל מצב אוטואימוני או מסיבות לא ידועות. הדלקת עלולה לגרום לדליפת עודף הורמון בלוטת התריס המאוחסן בבלוטה לזרם הדם.
מהו הטיפול ביתר פעילות של הבלוטה?
קיימים מספר טיפולים ליתר פעילות בלוטת התריס. הגישה הטובה ביותר תלויה בגיל המטופל, במצבו הבריאותי, בגורם הבסיסי ליתר הפעילות, בהעדפה אישית ובחומרת ההפרעה. כפי שכבר הוזכר טיפולים אפשריים כוללים תרופות אנטי תירואידליות, יוד רדיואקטיבי, ניתוח לכריתת הבלוטה וכן תרופות לשליטה בתסמיני יתר פעילות כמו חוסמי בטא.
מהו סרטן בלוטת התריס?
סרטן בלוטת התריס מתרחש בתאי הבלוטה והוא עשוי לא לגרום לתסמינים בהתחלה, אך ככל שהוא גדל, הוא עלול לגרום לכאב ולנפיחות בצוואר. קיימים מספר סוגים של סרטן הבלוטה, חלקם גדלים מאוד לאט ואחרים יכולים להיות אגרסיביים. מרבית המקרים של סרטן זה ניתנים לריפוי.
כאמור, סרטן בלוטת התריס בדרך כלל אינו גורם לסימנים ותסמינים בשלב מוקדם של המחלה.
ככל שסרטן בלוטת התריס גדל, הוא עלול לגרום ל:
- גוש שניתן למישוש דרך עור הצוואר
- שינויים בקול, כולל צרידות הולכת וגוברת
- קושי בבליעה
- כאב בצוואר ובגרון
- בלוטות לימפה צוואריות מוגדלות
צפו בד"ר לימור מועלם קלמוביץ' מסבירה על גידולים בבלוטת התריס
מתוך פרוייקט המילון הרפואי בוידאו בהנחיית פרופ קרסו
אילו סוגים של סרטן בלוטת התריס קיימים?
סרטן בלוטת התריס מסווג לסוגים על בסיס סוגי התאים שנמצאים בגידול. סוג הגידול נקבע כאשר נבדקת דגימת רקמה מהגידול (ביופסיה) במיקרוסקופ. קביעת סוג סרטן בלוטת התריס חשובה בהחלטה על הטיפול והפרוגנוזה.
סוגי סרטן בלוטת התריס כוללים:
- סרטן פפילרי – הצורה הנפוצה ביותר של סרטן הבלוטה נובעת מתאי זקיק, המייצרים ומאחסנים את הורמוני התריס. סרטן פפילרי יכול להופיע בכל גיל, אך הוא שכיח יותר בקרב אנשים בגילאי 30 עד 50.
- סרטן פוליקולרי – סוג זה נובע גם הוא מתאי הזקיק של הבלוטה ובדרך כלל מופיע אצל אנשים מעל גיל 50.
- סרטן אנפלסטי – סרטן אנפלסטי הוא סוג נדיר של סרטן הבלוטה שמתחיל בתאי הזקיק. הוא גדל במהירות וקשה מאוד לטיפול. סרטן בלוטת התריס אנפלסטי מופיע בדרך כלל אצל מבוגרים בגיל 60 ומעלה.
- סרטן מדולרי – סרטן מדולרי מתחיל בתאי בלוטת התריס הנקראים תאי C, המייצרים את ההורמון קלציטונין. רמות גבוהות של קלציטונין בדם יכולות להצביע על סרטן מדולרי בשלב מוקדם מאוד. תסמונות גנטיות מסוימות מעלות את הסיכון לסרטן מדולרי.
- סוגים נדירים אחרים – סוגים אחרים ונדירים מאוד של סרטן עשויים להתחיל בבלוטה וכוללים לימפומה של בלוטת התריס, שמתחילה בתאי מערכת החיסון של הבלוטה, וסרקומה של בלוטת התריס, שמתחילה בתאי רקמת החיבור של הבלוטה.
מהו הטיפול בסרטן בלוטת התריס?
אפשרויות הטיפול בסרטן בלוטת התריס תלויות בסוג ובשלב הסרטן של הבלוטה, במצב הכללי של המטופל ובהעדפותיו. למרבה המזל, ניתן לרפא את מרבית סוגי סרטן בלוטת התריס. הטיפולים השונים כוללים: ניתוח, יוד רדיואקטיבי, קרינה חיצונית, טיפול הורמונלי וכימותרפיה (במקרים נדירים).
בלוטת התריס לאחר ניתוח או טיפול – כיצד נראית ההתאוששות?
לאחר ניתוח בבלוטת התריס אופי ההתאוששות תלוי בסוג הניתוח. לעיתים הניתוח הוא למעשה כריתה חלקית ולעיתים אחרות – מלאה. האשפוז האופייני נמשך בין יום ליומיים, אחר כך מתחילה תקופת החלמה של מספר שבועות. בזמן ההתאוששות אפשרי כי המטופל יחוש רגישות בצוואר, תחושת לחץ, קושי מסוים בבליעה. אם ניתן טיפול ביוד או טיפול תרופתי אחר בהמשך לניתוח, מקובל לעקוב אחר רמות ההורמונים בדם. לפי הצורך המטופל עשוי להזדקק לטיפול נוסף, במיוחד אם מדובר בניתוח של כריתת כל הבלוטה ולא חלקה.
כמה דגשים:
- לאחר ניתוח, נדרש מעקב הורמונלי רציף.
- התאוששות מלאה אורכת כמה שבועות.
- יש לשים לב לשינויים בקול, ברמת התיאבון וברמת האנרגיה בזמן ההחלמה.
מקורות: WebMD | MayoClinic | Thyroid
שאלות ותשובות בנושא
עד כמה נפוצות הפרעות שונות בבלוטת התריס?
האם זה נכון שהפרעות בבלוטת התריס נפוצות יותר אצל נשים?
מהו גויטר?
מהו תת פעילות מולדת של בלוטת התריס?
מה בין בלוטות הפאראתירואיד לתירואיד?
האם בלוטת התריס נפוחה עלולה להצביע על בעיה הורמונלית?
האם בלוטת התריס נפוחה מסוכנת?
כמה זמן לחכות לפני שפונים לרופא כשמגלים נפיחות בצוואר?
תגובות
תמונות לפני ואחרי של רופאים מהאתר
כתבות בנושא

כל מה שרציתם לדעת על הפרעות בתפקוד בלוטת התריס
פרופ' אילנה בלוםבלוטת התריס, הנה בלוטה הממוקמת בקדמת הצוואר ומשפיעה על תפקוד כל אברי הגוף החל מהמוח, וויסות תהליכים מטבוליים ועד למרקם השלד, השיערות והעור. פעולות אלה מתבצעות ע"י הפרשה לדם של הורמון הטירוקסין (T4) שהופך בכבד...
תפקידה והשפעותיה של בלוטת התריס
ד”ר גלינה שנקרמןכולם שמעו על בלוטת התריס, אך לא תמיד מכירים ויודעים מה תפקידה והשפעותיה של בלוטת התריס. ברוב המקרים, אנשים שעלו במשקל יכולים לטעון כי מדובר בבעיית תפקוד של בלוטת התריס, אלא שמתברר שלבלוטת התריס תפקידים...
כריתת בלוטת התריס: הניתוח החדשני ללא צלקת
פרופ' אבי חפץמידי שנה, מאובחנים בישראל כ-1,000 חולים בסרטן בלוטת התריס וגידולים שפירים בבלוטת יותרת התריס. ההחלמה מגידולים אלה היא בסבירות גבוהה ביותר, כאשר הטיפול המקובל עד היום היה ניתוח בגישה הצווארית. אך היום קיימת כבר גישה...









