10 רופאים בתחום הפרעות שינה
מדריך מעבדת שינה
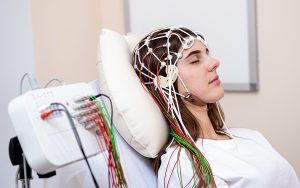
הבדיקה הנבדקת במעבדת שינה מכונה פוליסומנוגרפיה ומהווה כלי לאבחון הפרעות שינה כגון דום נשימה בשינה, נרקולפסיה, פאראסומניה או נדודי שינה. בדיקה זו מתעדת את גלי המוח, את רמת החמצן בדם, את קצב הלב והנשימה, ובנוסף את תנועות העיניים והרגליים של המטופל.
ניתן לבצע את הבדיקה ביחידה להפרעות שינה בבית החולים או במרכז שינה ייעודי. רוב הבדיקות מבוצעות בשעות הלילה, אך לעיתים הן נעשות גם במהלך היום.
בנוסף לסיוע באבחון הפרעות שינה, פוליסומנוגרפיה עשויה לעזור בהתאמת תוכנית טיפול מיטבית עבור מטופל שאובחן עם הפרעת שינה.
מה עושים במעבדת שינה ואילו הפרעות ניתן לאבחן?
הפרעות שינה פוגעות באיכות השינה של מטופלים רבים. כאשר על פי תלונה של מטופלת או מטופל עולה החשד לכך שישנה הפרעה בשינה, מעבדת שינה תהיה המקום המתאים לצורך אבחון מלא. במעבדת שינה ניתן לאסוף מדדים ובדיקות שונות שישפכו אור על פעילות הגוף והמוח בזמן שינה וכך ניתן לאבחן ולאחר מכן להציע פתרונות מתאימים.
כעת נסביר בקצרה מה עושים במעבדת שינה. בשפה המקצועית מדובר בבדיקה שנקראת פוליסומנוגרפיה. זו הבדיקה המקובלת לאבחון הפרעות שינה ומטבע הדברים לרוב עורכים את הבדיקה במהלך הלילה. המטופל ישן בחדר במעבדה, כאשר לגופו מחוברים חיישנים שנועדו לנטר ולמדוד כמה וכמה פרמטרים. למשל, ישנם חיישנים שמודדים את גלי מוח באמצעות EEG, בודקים את תנועות עיניים, את פעילות השרירים, את קצב לב, רמות חמצן בדם, דפוסי הנשימה וכיוצא בזה. הפרעות השינה שניתן לאבחן במעבדת שינה הן למשל:
- דום נשימה בשינה
- נדודי שינה (אינסומניה)
- הפרעות שונות כגון נרקולפסיה, הפרעות של סיוטי לילה (ברמה קלינית)
- הפרעות בקצב השינה ושלבי השינה
מהם התסמינים של הפרעות שינה?
במידה ומופיעים אחד מהתסמינים הבאים, יש לחשוד בהפרעת שינה:
- נחירות חזקות במהלך השינה
- קימה והתנשפות במהלך השינה
- עייפות וישנוניות במהלך היום
- תזוזות ואי שקט במהלך השינה
- קושי בהירדמות ויקיצות מרובות
מה הם שלבי השינה?
בדיקה במעבדת שינה עוקבת אחר שלבי ומחזורי השינה של המטופל בכדי לזהות את ההפרעה, במידה וקיימת, בדפוס השינה.
תהליך ההירדמות התקין מתחיל בשלב שינה הנקרא שינה ללא תנועת עיניים מהירה (NREMS – Non-rapid eye movement sleep). במהלך שלב זה, גלי המוח (שניתנים למדידה באמצעות אלקטרואנצפלוגרפיה – EEG), מאטים במידה ניכרת, והעיניים אינן מבצעות תנועה לפנים ולאחור במהירות. כעבור שעה או שעתיים, פעילות המוח מתגברת, ומתחיל שלב שינה קצר יותר, הנקרא שינה עם תנועת עיניים מהירה (REM – Rapid eye movement), כך שרוב החלומות מתרחשים במהלך שלב זה. בשנת ה- REM, הגוף חווה שיתוק שרירים זמני, בעוד המוח פעיל כמו בערות, לחץ הדם עולה, הנשימה אינה סדירה והעיניים נעות לכל הכיוונים במהירות. השיתוק הזמני, שמערב את רוב שרירי השלד (ולא כולל את שרירי הנשימה, העיכול ושרירים בודדים נוספים) מאפשר לאדם לחלום בבטחה ובשקט בזמן שהמוח פעיל. שנת ה- REM מהווה כ 25% משנת הלילה הכוללת, כאשר רובה מתרחש במהלך המחצית השנייה של הלילה.
בדרך כלל במהלך הלילה ישנם ארבע או חמישה מחזורי שינה, כך שלאחר חלוף השלב הראשון המעבר בין שנת NREM לשנת REM עשוי לארוך כ- 90 דקות.
באילו מקרים מומלץ לבצע בדיקה במעבדת שינה?
הרופא עשוי להמליץ על בדיקה במעבדת שינה כאשר עולה חשד במצבים הבאים:
דום נשימה בשינה – הפרעת שינה זו מאופיינת בדפוס נשימה חריג והפסקות נשימה המופיעים במהלך השינה. למרות שהפסקות נשימה אלו מעירות את המטופל מעת לעת ופוגעות באיכות השינה, ישנם מטופלים שלא מתעוררים לגמרי ולכן אינם מודעים לכך שנשימתם בלילה אינה תקינה.
תסמונת הרגליים חסרות המנוחה (RLS – Restless Legs Syndrome) – בהפרעת שינה זו, מופיעה תחושת אי נוחות ברגליים, כגון גירוד, דקירות ואף כאב, אשר יוצרת דחף עז להזיז את הרגליים. מטופלים הסובלים מתסמונת זו עשויים ללכת, למתוח או לנער את רגליהם בכדי להשיג הקלה, משום שהתסמינים נוטים להחמיר בעת מנוחה. עקב כך, לעיתים קרובות התסמונת משבשת את מהלך השינה התקין.
תרדמת – נרקולפסיה (Narcolepsy) – נרקולפסיה היא הפרעת שינה שמאופיינת בישנוניות קשה הנמשכת בשעות היום ועלולה לגרום לפגיעה בלימודים, בעבודה ובמסגרות חברתיות וכן להגביר את הסיכון לתאונות ופציעות חמורות. בנרקולפסיה, שנת REM אינה סדירה ולעתים קרובות מתחילה תוך דקות לאחר ההירדמות (מוקדם מהרגיל).
תסמונת תנועות גפיים מחזוריות (PLMD – Periodic limb movement disorder) – זוהי הפרעת שינה נדירה המאופיינת בתנועות מחזוריות של הרגליים ובמקרים מסוימים גם של הזרועות, במהלך השינה. התנועות מזוהות כעוויתות קצרות של השרירים ותנועה כלפי מעלה של כפות הרגליים, המתרחשות כל 5 עד 90 שניות למשך שעה. תסמונת זו עלולה להפריע למהלך השינה התקין (גם אם לא גורמת להתעוררות) במקביל להפרעות שינה אחרות, כולל תסמונת הרגליים חסרות המנוחה ונרקולפסיה.
תסמונת הפרעת ההתנהגות בעת שנת REM – כאמור, בדרך כלל, במהלך שנת REM, הגוף חווה שיתוק זמני של רוב שרירי הגוף. בתסמונת זו, השיתוק אינו מתרחש, ומופיעים קולות ותנועות גוף פתאומיות בזמן שהאדם חולם חלום, כך שהוא זז ומדבר מתוך שינה. במקרים מסוימים, המחלה קשורה להפרעות ניווניות אחרות של המח וביניהן מחלת פרקינסון, דמנציה ועוד.
התנהגויות חריגות במהלך השינה, כגון הליכה או דיבור מתוך שינה.
נדודי שינה כרוניים בלתי מוסברים.
אילו בדיקות מבוצעות במעבדת שינה?
הסוגים הנפוצים של הבדיקות המבוצעות במעבדת שינה כוללות:
בדיקה שבוחנת את שלבי השינה, התעוררויות משינה, דפוסי הנשימה, פעילות גלי המוח, קצב הלב ותנועות השרירים. בדיקה זו מבוצע תבדרך כלל כדי להעריך הפרעות נשימה הקשורות לשינה (דום נשימה בשינה) או תנועות חריגות במהלך השינה.
בדיקה עם מכשיר נשימה בלחץ חיובי – בדיקה זו מבוצעת לאחר שאובחנה הפרעת שינה מסוג דום נשימה בשינה. בדיקה זו מסייעת בקביעת הטיפול האופטימלי עבור המטופל, בה מותאם מכשיר נשימה בלחץ חיובי שיפחית (ואף יפסיק) את הפסקות הנשימה במהלך השינה.
בדיקת שינה (MSLT – Multiple Sleep Latency Test) – בעת חשד לישנוניות יתר נבצע בדיקה זו לאחר ביצוע בדיקה לילית. הבדיקה מודדת את נטייתו של המטופל להירדם בשעות הערות הרגילות, כך נוכל לאבחן הפרעות שינה שונות כגון נרקולפסיה.
ישנן בדיקות שינה נוספות.
כיצד מומלץ להתכונן לקראת בדיקה במעבדת שינה?
ייתכן והרופא ימליץ על הימנעות ממשקאות או מזון המכילים אלכוהול או קפאין בשעות אחר הצהריים והערב לפני בדיקת השינה, משום שחומרים אלה, ביכולתם לשנות את דפוסי השינה ואף להחמיר את התסמינים המופיעים בהפרעות שינה מסוימות. כמו כן, מומלץ להימנע משנת צהרים ביום הבדיקה.
טרם הבדיקה ניתן להתקלח, אך מומלץ להימנע ממריחת משחות, קרמים ואיפור משום שהללו עלולים להפריע להנחת אלקטרודות הבדיקה.
מחיר מעבדת שינה פרטית, מה משפיע על העלות והאם יש החזר מקופות החולים?
עלות הבדיקה במעבדת שינה פרטית כ- 2,500 עד 4,500 ₪. ישנן בדיקות סטנדרטית והן הזולות יותר ולעומת זאת בדיקה שכוללת מגוון מדדים וכן בדיקות להתאמת מכשירי CPAP יקרות יותר. חשוב להוסיף לגבי מחיר מעבדת שינה פרטית יכול להיות נוח יותר אם מקבלים אישור להחזרים מקופות החולים.
חלק מהמטופלים יכולים לקבל החזרים או השתתפות בעלות הבדיקות. כאשר הרופא מתרשם כי ישנה סבירות גבוהה להפרעת שינה חמורה, ניתן לקבל אישור לביצוע הבדיקה במסגרת סל התרופות. לחלופין, ניתן לבצע את הבדיקה באופן פרטי ולבקש החזר בהתאם לתקנות של הביטוח המשלים ולפי תנאי הקופה.
מהו מהלך הבדיקה במעבדת השינה?
בדיקת שינה מבוצעת לרוב במכון שינה במהלך הלילה, ולכן מומלץ להצטייד בבגדי שינה (פיג'מה) המשמשים את המטופל בשגרת השינה בבית.
חדר הבדיקה הינו חשוך ושקט ופרטי עבור המטופל הנבדק (מבלי לחלוק את החדר עם מטופלים נוספים). כמו כן, ממוקמת מצלמת וידאו בתאורה נמוכה, כך שהטכנאי יוכל לעקוב אחר המטופל בזמן הבדיקה מבלי להפריע לשנתו כשהאורות כבים. בנוסף, ישנה מערכת שמע, כך שניתן יהיה לדבר עם המטופל מבלי להיכנס לחדר הבדיקה.
לאחר מוכנות המטופל לשינה, יודבקו חיישנים על הקרקפת, הרקות, החזה והרגליים. חיישנים אלה מחוברים באמצעות חוטים למחשב, אך החוטים ארוכים כדי לאפשר למטופל להסתובב במיטה במהלך השינה. בנוסף, יונח מד סטורציה על האצבע או האוזן כדי לעקוב אחר רמת החמצן בדם.
בזמן השינה הטכנאי יעקוב אחר גלי המוח, תנועות העיניים, קצב הלב, דפוס הנשימה, רמת החמצן בדם, תנוחת הגוף, תנועת החזה והבטן, תנועת הגפיים, נחירות ורעשים נוספים ועוד.
הטכנאי יעקוב אחר המטופל לאורך כל הלילה, ויהיה זמין לצרכי המטופל ולניתוקו מהחוטים במידה והמטופל צריך לקום מהמיטה.
במהלך הבדיקה, בעת חשד להפרעת דום נשימה בשינה, הטכנאי עשוי לבקש מהמטופל להשתמש במכשיר סיפאפ (CPAP – Continuous positive airway pressure), מכשיר נשימה לא פולשני, אשר מספק זרם אוויר קבוע ששומר על מעברי דרכי הנשימה פתוחים בזמן השינה.
במקרים מסוימים המטופל יתבקש להשתמש במכשיר ביפאפ (BPAP – Bilevel Positive Airway Pressure), אשר מספק לחץ גבוה יותר בזמן השאיפה, ולחץ נמוך יותר בזמן הנשיפה.
מטופלים רבים לא מצליחים להירדם בקלות או לישון טוב כמו בבית, אך דבר זה בדרך ככלל לא משפיע על תוצאות הבדיקה.
בדיקת שינה ביתית לעומת בדיקה במעבדת שינה, מה ההבדל ומתי לבחור בכל אפשרות?
לצד בדיקת שינה במעבדת שינה ניתן לבצע בדיקת שינה במסגרת ביתית. המטופל מקבל מכשיר ביתי שיודע למדוד פרמטרים כמו רמת חמצן בדם, קצב הלב, דפוסי נשימה ועוד. הבדיקה נעשית עצמאית כאשר המטופל ישן בביתו ולאחר מכן מוסר את המכשיר לצורך איסוף ובדיקת הנתונים. ההחלטה באיזו אפשרות לבחור תלויה בחומרת הסימפטומים, אופי הפרעת השינה, העדפה אישית של המטופל והמלצת הרופא. הרופא עשוי להמליץ להתחיל עם בדיקה ביתית ובהתאם לתוצאות להחליט האם די בכך או שכדאי להגיע למעבדת השינה.
| מאפייני הבדיקה הביתית שכדאי להביא בחשבון | מאפייני בדיקה במעבדת השינה |
|---|---|
| בדיקה נוחה | בדיקה הרבה יותר מקיפה |
| עלות נמוכה יותר | הבדיקה אוספת מידע מדויק |
| תחושה טבעית, הנבדק נמצא בסביבה הביתית | מתאימה למקרים של חשד להפרעות שינה מכל הסוגים לרבות הפרעות פחות נפוצות או מיוחדות |
| בדיקה מוגבלת יותר מבחינת הפרמטרים שנבדקים | מתאים כאשר בדיקה ביתית לא הניבה תוצאות חד משמעיות |
| אין ליווי של טכנאי מיומן לאורך הבדיקה | מקובל לערוך בדיקת מעבדה לפני שניתנים טיפולים כגון CPAP |
| לא בודקת בדרך כלל מדדים כמו גלי מוח |
פענוח תוצאות מעבדת שינה, איך לקרוא את הדו״ח ומה המשמעות של המדדים?
הדוח שמקבלים לאחר הבדיקות במעבדת השינה מורכב ממדדים שונים. אם מעניין אתכם לדעת על פענוח תוצאות מעבדת שינה שימו לב לכמה מהמדדים המרכזיים הבאים:
- (מדד AHI Apnea-Hypopnea Index) – מדד מרכזי הקשור לדום נשימה בשינה. המדד מתאר את מספר הפעמים שמופיע דום נשימה או ירידה משמעותית בנשימה לכל שעת שינה. ערך תקין של המדד יהיה 5 ומטה, דום נשימה קל מתואר ב-5 עד 15, דום נשימה בינוני עד 30 ואילו מעל 30 המטופל סובל מדום נשימה חמור בשינה.
- מדד SpO2 – בודק את אחוז ההמוגלובין הרווי בחמצן. רמה תקינה היא מעל 90%.
- יעילות השינה (Sleep Efficiency) – מדד שבודק את זמן השינה היעיל מתוך זמן השהייה במיטה. ערך תקין נחשב ל- 85% ומעלה.
- בדיקת שלבי השינה – במעבדת שינה בודקים את שלבי השינה השונים כגון שנת REM ושינה עמוקה. שינה טובה זו שינה שבה יש יחס תקין בין כל שלבי השינה.
- מדד ההתעוררות – מתאר כמה פעמים המטופל קרוב להתעוררות בשעה. ערך תקין הוא מתחת ל-10.
לערוץ הוידאו שלנו בנושא קרדיולוגיה
שאלות ותשובות בנושא
אילו סיכונים כרוכים בבדיקת שינה?
מה צריך להביא לבדיקה במעבדת שינה?
מה קורה אם המטופל לא מצליח להירדם או לישון טוב?
מהי בדיקת שינה ביתית?
האם ניתן לרפא דום נשימה בשינה?











וואו, לא ידעתי שמעבדת שינה יכולה לתת כל כך הרבה מידע על איכות השינה שלי! תמיד תהיתי למה אני קמה עייפה גם אחרי 8 שעות שינה, ועכשיו אני מבינה כמה גורמים יכולים להשפיע. הכתבה ממש עזרה לי להבין איך התהליך עובד, ואני בהחלט שוקלת לבדוק את זה בעצמי. תודה על המידע!
הגבsleeplessness.org.il